
- 128
- 0
Железодефицитные анемии (ЖДА): новые технологии лечения
Железодефицитная анемия (ЖДА) — заболевание, при котором уровень железа в сыворотке крови, костном мозге и других депо снижается, в результате чего:
- нарушается образование гемоглобина эритроцитов;
- возникают гипохромная анемия;
- развиваются трофические расстройства в тканях и органах.
Дефицит железа встречается у 25% населения земного шара; на территории России у 30% женщин имеется скрытый дефицит железа, а в некоторых регионах (Север, Сибирь, Северный Кавказ) он выявляется у 50–60% женщин детородного возраста.
Одним из лучших тестов диагностики ЖДА является определение ферритина плазмы — как достоверного признака оценки запасов железа в депо.
В настоящее время выделяют три группы причин развития дефицита железа:
- особые формы жизни и специфические состояния: интенсивный рост (первый год жизни, беременность, лактация);
- патологические состояния: кровопотери, мено– и метроррагии, применение НПВП, ГКС, антикоагулянтов, снижение желудочной секреции, длительное применение антибиотиков, гормональных контрацептивов;
- неблагоприятные воздействия: несбалансированный рацион, хроническая алкогольная интоксикация, избыточные физические нагрузки.
Основным регулятором всасывания, метаболизма и переноса железа является гормон гепцидин, а роль ЖКТ в этих процессах является определяющей, так как пептиды, осуществляющие их, синтезируются печенью. В последнее время наиболее чувствительным тестом диагностики ЖДА считают уровень гепцидина (и как теста воспаления, и как теста депонирования железа).
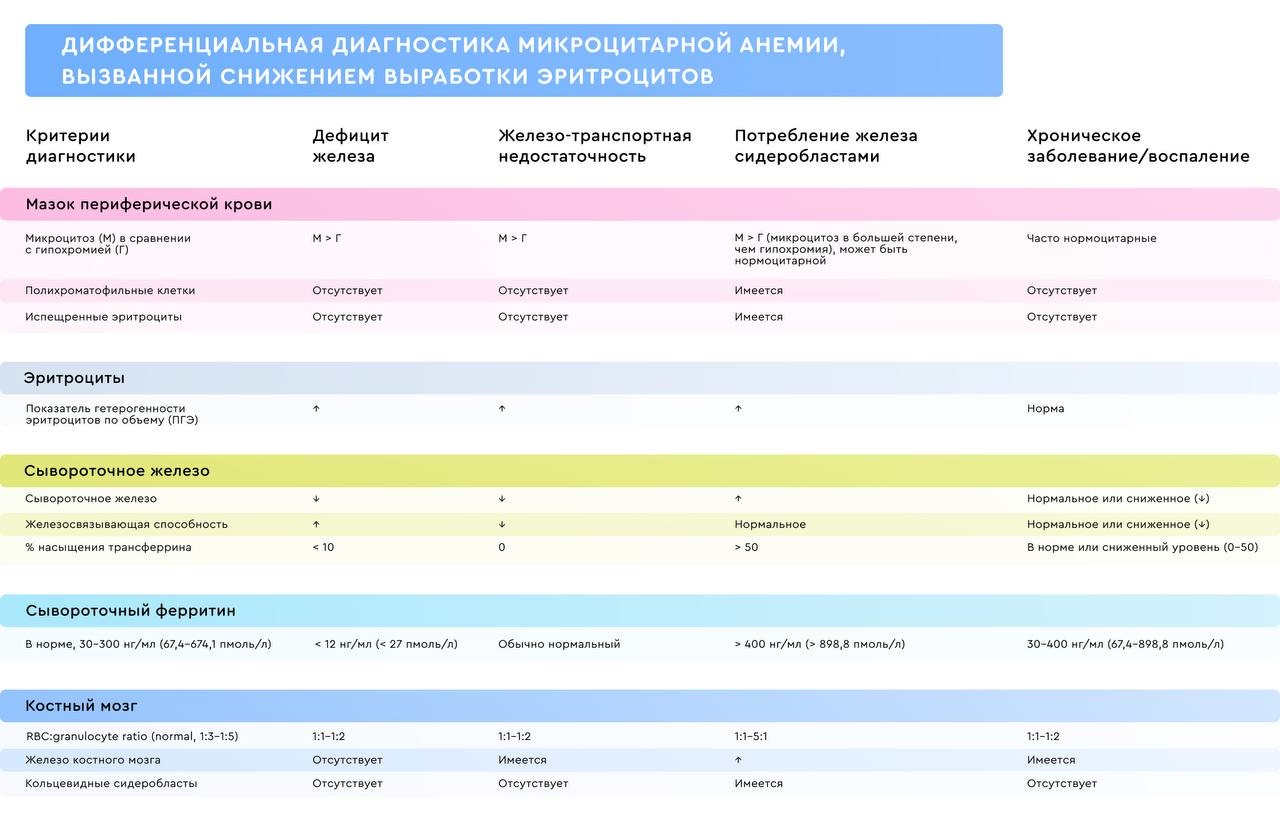
При этом диагностике ЖДА важно дифференцировать данное заболевание от других микроцитарных анемий. В этом может помочь оценка клинических признаков, исследование структуры гемоглобина, генетическое обследование.
Данные для дифференциальной диагностики в помощь терапевту представлены в таблице
Лечебные подходы и принципы терапии ЖДА
Включают основополагающие общие постулаты и рекомендации, основанные на современных клинических наблюдениях и достижениях науки:
- лечебного эффекта невозможно добиться только с помощью диеты;
- залогом успешной терапии является устранение причины дефицита железа;
- препараты железа следует назначать преимущественно внутрь до еды;
- инъекционные формы железа рекомендуются в случаях выраженного нарушения всасывания микроэлемента в ЖКТ и при абсолютной непереносимости энтерального приема железа;
- препараты для терапии ЖДА должны состоять из двухвалентного железа; суточная доза — 100–300 мг, в зависимости от выраженности анемии;
- чтобы восполнить депо железа, лечение ЖДА подразумевает приём препарата в течение 1–2 месяцев после нормализации показателей крови. Суточная доза при этом уменьшается в два раза;
- хелатные формы железа, популярные среди пациентов, как правило, выпускаются в форме БАД и недостаточны для терапии дефицитов и ЖДА. С точки зрения эффективной фармакотерапии имеет смысл включать в схему лечения специализированный продукт лечебно-профилактического питания при анемии на основе сукросомального железа;
- ежедневный приём больших доз железа может приводить к снижению всасывания данного микроэлемента;
- через месяц от начала лекарственной терапии необходимо убедиться в приросте железа в крови. В случае отсутствия эффекта — продиагностировать причины и при необходимости заменить препарат. Об эффективности лечения также можно судить по повышению уровня ретикулоцитов (с 7–10 дней, максимум две недели);
- следует учитывать возможное снижение всасывания железа вследствие одновременного приема/употребления:
- ингибиторов протонной помпы;
- Н1-блокаторов;
- антацидов;
- препаратов и добавок кальция;
- молочных продуктов;
- крепкого чая и кофе;
- сырых злаков;
- яиц
- пероральный прием препаратов железа часто сопровождается дискомфортом со стороны ЖКТ, что ведет к отказу больных от лечения. Вопрос решается заменой препарата, альтернирующим приёмом, приёмом во время еды, либо введением железа внутривенно.
У любого препарата есть свои показания, ограничения и противопоказания. Парентеральные формы железа не гарантируют 100% эффективного лечения. В большинстве случаев терапию ЖДА важно начать с приёма перорального усвояемого железа и устранения возможных причин дефицита микроэлемента.
Источники новости:
https://www.youtube.com/watch?v=BJu291iaIac
https://t.me/profphysician









